Движение крови в сосудистой системе. Пульсовая волна
Для поддержания электрического тока в замкнутой цепи требуется источник тока, который создает разность потенциалов, необходимую для преодоления сопротивления в цепи. Аналогично для поддержания движения жидкости в замкнутой гидродинамической системе требуется «насос», который создает разность давлений, необходимую для преодоления гидравлического сопротивления. В системе кровообращения роль такого насоса играет сердце.
В качестве наглядной модели сердечно-сосудистой системы рассматривают замкнутую, заполненную жидкостью систему из множества разветвленных трубок с эластичными стенками. Движение жидкости происходит под действием ритмично работающего насоса в виде груши с двумя клапанами (рис. 1).
Рис. 1.Модель сосудистой системы
При сжатии груши (сокращение левого желудочка) открывается выпускной клапан К1 и содержащаяся в ней жидкость выталкивается в трубку А (аорта). Благодаря растяжению стенок объем трубки увеличивается, и она вмещает избыток жидкости. После этого клапан К1 закрывается. Стенки аорты начинают постепенно сокращаться, прогоняя избыток жидкости в следующее звено системы (артерии). Их стенки сначала также растягиваются, принимая избыток жидкости, а затем сокращаются, проталкивая жидкость в последующие звенья системы. На завершающей стадии цикла кровообращения жидкость собирается в трубку Б (полая вена) и через впускной клапан К2 возвращается в насос. Таким образом, данная модель качественно верно описывает схему кровообращения.
Рассмотрим теперь явления, происходящие в большом круге кровообращения, более подробно. Сердце представляет собой ритмически работающий насос, у которого рабочие фазы — систолы (сокращение сердечной мышцы) — чередуются с холостыми фазами — диастолами (расслабление мышцы). В течение систолы кровь, содержащаяся в левом желудочке, выталкивается в аорту, после чего клапан аорты закрывается. Объем крови, который выталкивается в аорту при одном сокращении сердца, называется ударным объемом (60-70 мл). Поступившая в аорту кровь растягивает ее стенки, и давление в аорте повышается. Это давление называется систолическим (САД, Рс). Повышенное давление распространяется вдоль артериальной части сосудистой системы. Такое распространение обусловлено упругостью стенок артерий и называется пульсовой волной.
Пульсовая волна — распространяющаяся по аорте и артериям волна повышенного (над атмосферным) давления, вызванная выбросом крови из левого желудочка в период систолы.
Пульсовая волна распространяется со скоростью vп = 5-10 м/с. Величина скорости в крупных сосудах зависит от их размеров и механических свойств ткани стенок:

Профиль артерии в различные фазы волны схематически показан на рис. 2.
Рис. 2.Профиль артерии при прохождении пульсовой волны
После прохождения пульсовой волны давление в соответствующей артерии падает до величины, которую называютдиастолическим давлением (ДАД или Рд). Таким образом, изменение давления в крупных сосудах носит пульсирующий характер. На рисунке 9.3 показаны два цикла изменения давления крови в плечевой артерии.
Рис. 3.Изменение артериального давления в плечевой артерии: Т — длительность сердечного цикла; Тс ≈ 0,3Т — длительность систолы; Тд ≈ 0,7Т — длительность диастолы; Рс — максимальное систолическое давление; Рд — минимальное диастолическое давление
Пульсовой волне будет соответствовать пульсирование скорости кровотока. В крупных артериях она составляет 0,3-0,5 м/с. Однако по мере разветвления сосудистой системы сосуды становятся тоньше и их гидравлическое сопротивление быстро (пропорциональ-
но R 4 ) растет. Это приводит к уменьшению размаха колебаний давления. В артериолах и далее колебания давления практически отсутствуют. По мере разветвления падает не только размах колебаний давления, но и его среднее значение. Характер распределения давления в различных участках сосудистой системы имеет вид, представленный на рис. 9.4. Здесь показано превышение давления над атмосферным.
Рис. 4.Распределение давления в различных участках сосудистой системы человека (на оси абсцисс — относительная доля общего объема крови на данном участке)
Длительность цикла кровообращения у человека составляет приблизительно 20 с, и в течение суток кровь совершает 4200 оборотов.
Сечения сосудов кровеносной системы в течение суток испытывают периодические изменения. Это связано с тем, что протяженность сосудов очень велика (100 000 км) и 7-8 литров крови для их максимального заполнения явно недостаточно. Поэтому наиболее интенсивно снабжаются те органы, которые в данный момент работают с максимальной нагрузкой. Сечение остальных сосудов в этот момент уменьшается. Так, например, после приема пищи наиболее энергично функционируют органы пищеварения, к ним и направляется значительная часть крови; для нормальной работы головного мозга ее не хватает, и человек испытывает сонливость.
Пульсовая волна и ее уравнение
Когда сердце во время систолы перекачивает кровь в аорту, в первый момент растягивается только начальная часть аорты, т.к. инерция крови, находящейся в аорте, предупреждает немедленный отток крови на периферию. Однако возросшее давление в начальной части аорты преодолевает инерцию, и фронт волны, растягивающей стенку сосуда, распространяется дальше вдоль аорты. Это явление называют распространением пульсовой волны в артериях.
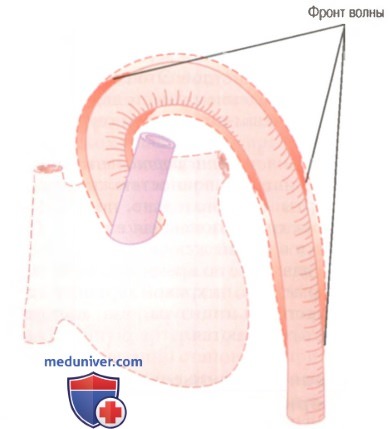
Скорость распространения пульсовой волны в аорте в норме составляет от 3 до 5 м/сек, в крупных артериальных ветвях — от 7 до 10 м/сек, а в мелких артериях — от 15 до 35 м/сек. В целом, чем больше емкость того или иного участка сосудистой системы, тем меньше скорость распространения пульсовой волны, поэтому скорость распространения пульсовой волны в аорте гораздо ниже, чем в дистальных отделах артериальной системы, где мелкие артерии отличаются меньшей податливостью сосудистой стенки и меньшей резервной емкостью. В аорте скорость распространения пульсовой волны в 15 раз меньше, чем скорость кровотока, т.к. распространение пульсовой волны представляет собой особый процесс, лишь незначительно влияющий на продвижение всей массы крови вдоль сосуда.
Сглаживание пульсовых колебаний давления в мелких артериях, артериолах и капиллярах. На рисунке показаны типичные изменения рисунка пульсового колебания по мере того, как пульсовая волна проходит по периферическим сосудам. Особое внимание следует обратить на три нижние кривые, где интенсивность пульсаций становится все меньше в мелких артериях, артериолах и, наконец, в капиллярах. В действительности, пульсовые колебания стенки капилляров наблюдаются, если резко увеличены пульсации в аорте или предельно расслаблены артериолы.
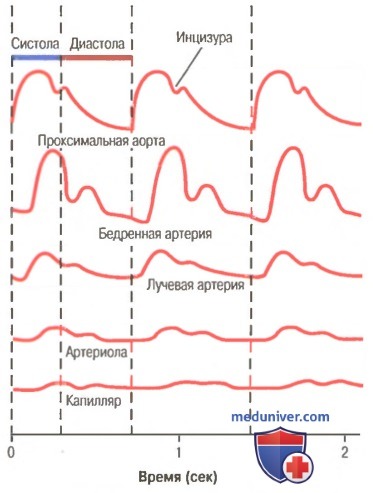
Снижение амплитуды пульсаций в периферических сосудах называют сглаживанием (или демпфированием) пульсовых колебаний. К этому приводят две основные причины: (1) сосудистое сопротивление кровотоку; (2) податливость сосудистой стенки. Сосудистое сопротивление способствует сглаживанию пульсовых колебаний стенки сосудов, потому что все меньший объем крови продвигается вслед за фронтом пульсовой волны. Чем больше сосудистое сопротивление, тем больше препятствий для объемного кровотока (и меньше его величина). Податливость сосудистой стенки также способствует сглаживанию пульсовых колебаний: чем больше резервная емкость сосуда, тем больший объем крови необходим, чтобы вызвать пульсацию во время прохождения фронта пульсовой волны. Таким образом, можно сказать, что степень сглаживания пульсовых колебаний прямо пропорциональна произведению сопротивления сосуда на его резервную емкость (или податливость сосудистой стенки).
Аускультативный метод измерения давления
Совсем не обязательно вводить иглу в артерию пациента для измерения артериального давления при обычном клиническом обследовании, хотя в ряде случаев применяют прямые методы измерения давления. Вместо этого используют непрямые методы, чаще всего аускультативный метод определения величины систолического и диастолического давления.
Аускультативный метод. На рисунке представлен аускультативный метод определения величины систолического и диастолического давления. Стетоскоп располагается в области локтевого сгиба над лучевой артерией. На плечо накладывается резиновая манжетка для нагнетания воздуха. Все время, пока давление в манжетке остается ниже, чем в плечевой артерии, стетоскоп не улавливает никаких звуков. Однако когда давление в манжетке увеличивается до уровня, достаточного для перекрытия кровотока в плечевой артерии, но только во время диастолического снижения давления в ней, можно услышать звуки, сопровождающие каждую пульсацию. Эти звуки известны как тоны Короткова.
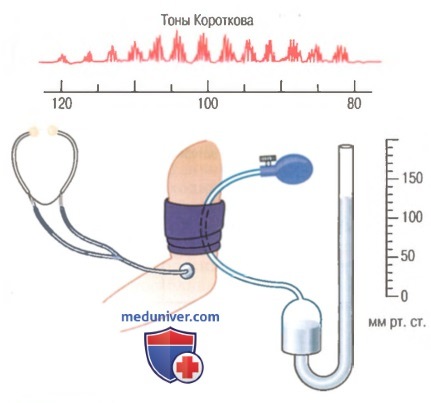
Истинную причину тонов Короткова все еще обсуждают, однако главной причиной их появления, бесспорно, является то, что отдельным порциям крови приходится прорываться через частично перекрытый сосуд. При этом в сосуде, расположенном ниже места наложения манжетки, ток крови становится турбулентным и вызывает вибрацию, что является причиной появления звуков, слышимых при помощи стетоскопа.
Для измерения артериального давления аускультативным методом давление в манжетке сначала поднимают выше уровня систолического давления. Плечевая артерия при этом пережата таким образом, что кровоток в ней полностью отсутствует и тоны Короткова не слышны. Затем давление в манжетке постепенно понижают. Как только давление в манжетке становится ниже систолического уровня, кровь начинает прорываться через сдавленный участок артерии во время систолического подъема давления. В это время в стетоскопе слышны звуки, похожие на стук, возникающие синхронно с сердцебиениями. Давление в манжетке во время появления первого звука принято считать равным систолическому давлению в артерии.
По мере того, как давление в манжетке продолжает снижаться, характер тонов Короткова меняется: они становятся более грубыми и громкими. Наконец, когда давление в манжетке падает до уровня диастолического, артерия под манжеткой во время диастолы остается непережатой. Условия, необходимые для формирования звуков (прорыв отдельных порций крови через суженную артерию), исчезают. В связи с этим звуки внезапно становятся приглушенными, и после снижения давления в манжетке еще на 5-10 мм рт. ст. полностью прекращаются. Давление в манжетке во время изменения характера звука принято считать равным диастоличе-скому давлению в артерии. Аускультативный метод измерения систолического и диастолического давления не является абсолютно точным. Ошибка может составить 10% по сравнению с прямым измерением давления в артерии с помощью катетера.
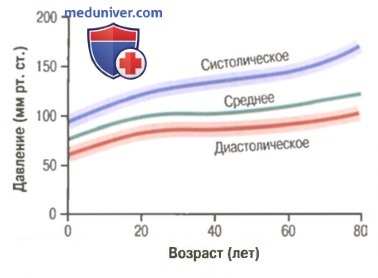
Нормальный уровень артериального давления, измеренный аускультативным методом. На рисунке показаны нормальные уровни систолического и диастолического артериального давления в зависимости от возраста. Постепенное увеличение давления с возрастом объясняют возрастными изменениями регуляторных механизмов, контролирующих кровяное давление. В первую очередь почки ответственны за долговременную регуляцию артериального давления. Как известно, функция почек заметно меняется с возрастом, особенно у людей старше 50 лет.
Заметное повышение систолического давления происходит у людей старше 60 лет. Дело в том, что артерии к этому времени становятся жесткими в результате развития атеросклероза. Кроме того, повышение систолического давления при атеросклерозе сочетается с увеличением пульсового давления, как объяснялось ранее.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Zetlex.net
1. Электрогенез миокарда (функции возбудимости, автоматизма, проводимости)
2. Электрокардиография. Физические основы ЭКГ
3. Электрическая ось сердца человека, ее положение
4. Пульсовая волна. Скорость, длина, уравнение пульсовой волны
5. Амортизирующие, резистивные, емкостные сосуды: физические характеристики.
6. Кровоток
7. Сфигмография.
8. Артериальное давление
9. Методы измерения артериального давления.
10. Биомеханика вдоха и выдоха. Растяжимость легких. Сопротивление дыханию. Работа дыхания.
11. Показатели дыхательной системы
1. Электрогенез миокарда (функции возбудимости, автоматизма, проводимости)
Функция автоматизма заключается в способности сердца ритмически возбуждаться и сокращаться без всякой стимуляции извне, под влиянием импульсов, возникающих в нем самом. Эта функция осуществляется автоматическими волокнами, составляющими узлы автоматизма. Синусно-предсердный узел является автоматическим центром первого порядка, который вырабатывает 60—80 импульсов в минуту. Ниже находятся автоматические центры второго порядка.
Функция проводимости — способность сердца проводить импульсы от места его возникновения к другим отделам миокарда. В здоровом сердце возбуждение идет в следующем направлении: возникнув в синусно-предсердном узле, волна возбуждения распространяется медленно (0,3—0,5 м/с) по сократительным мышечным волокнам обоих предсердий (правое начинает и оканчивает возбуждаться на 0,02 с раньше левого) и быстрее по межузловым путям к предсердно-желудочковому узлу.
Функция возбудимости — свойство миокарда отвечать на различные внешние и внутренние раздражения переходом из состояния покоя к состоянию активной деятельности. В рефрактерном периоде различают две фазы — абсолютную рефрактерную, когда сердце не отвечает даже на самое сильное раздражение, и относительную, когда сокращение можно вызвать раздражением повышенной силы. Абсолютный рефрактерный период длится не более 0,1 с и совпадает по времени с комплексом QRS ЭКГ.
2. Электрокардиография. Физические основы ЭКГ
Каждая клетка сердечной мышцы создаёт электрическое поле, которое имеет характеристики, подобные в общих чертах характеристикам электрического поля других типов мышечных клеток. Но потенциал действия (ПД) сердечных клеток отличается от ПД клеток поперечнополосатых мышц своей формой и длительностью. Электрическое поле сердца в целом образуется наложением электрических полей отдельных клеток. Изменения электрического поля сердца происходят при деполяризации и реполяризации мембраны клеток сердца (Рис.4). Эти изменения достаточны, чтобы создать изменения разности потенциалов между различными точками поверхности тела и чтобы обнаружить указанные изменения на большом расстоянии от их источника.
Графическая запись электрического потенциала, созданного возбуждением клеток сердца, называетсяэлектрокардиограммой (ЭКГ). Таким образом, ЭКГ характеризует возбуждение сердца, но не его сокращения.
3. Электрическая ось сердца человека, ее положение
Электрическая ось сердца (ЭОС) – термин, используемый в кардиологии и функциональной диагностике, отражающий электрические процессы, происходящие в сердце.
Направление электрической оси сердца показывает суммарную величину биоэлектрических изменений, протекающих в сердечной мышце при каждом ее сокращении.
положение ЭОС у здоровых людей колеблется от 0 до +90 градусов
4. Пульсовая волна. Скорость, длина, уравнение пульсовой волны
Пульсовая волна — распространяющаяся по аорте и артериям волна повышенного ( над атмосферным) давления, вызванная выбросом крови из левого же л удочка в период систолы.
Скорость распространения пульсовой волны не зависит от скорости движения крови. Максимальная линейная скорость течения крови по артериям не превышает 0 3 — 0 5 м / с, а скорость распространений пульсовой волны у людей молодого и среднего возраста при нормальном артериальном давлении и нормальной эластичности сосудов равна в аорте 5 5 — 8 м / с, а в периферических артериях — 6 — 9 5 м / с. С возрастом по мере понижения эластичности сосудов скорость распространения пульсовой волны, особенно в аорте, увеличивается.
Длину пульсовой волныможно определить, умножая скорость распространения на продолжительность волны при прохождении через определенную точку. Продолжительность волны в любой точке равна продолжительности сердечного цикла, т. е. 0,8 с. Если скорость распространения пульсовой волны равна 7 м/с, то длина волны 5,6 м.
Скорость распространение пульсовой волны: V=L/t, где
V- скорость пульсовой волны
L- длина сосуда
t- время запаздывания пульсовой волны в периферийной зоне
5. Амортизирующие, резистивные, емкостные сосуды: физические характеристики. Измение в них в них скорости кровотока и давления крови
• Амортизирующие сосуды
Это аорта, лёгочная артерия и их крупные ветви, то есть сосуды эластического типа. обеспечивают непрерывность тока кровии давление по ходу сосудистого русла.
• Сосуды сопротивления[править | править вики-текст]
К ним относят артерии диаметром меньше 100 мкм, артериолы, прекапиллярные сфинктеры, сфинктеры магистральных капилляров. Суммарное сопротивление сосудов разных регионов формирует системное диастолическое артериальное давление
• Ёмкостные (аккумулирующие) сосуды
Это посткапиллярные венулы, венулы, мелкие вены, венозные сплетения и специализированные образования — синусоиды селезенки. регулируют линейную скорость органного кровотока и давление крови в капиллярах микрорегионов, т. е. влияют на процессы диффузии и фильтрации.
6. Кровоток (движущая сила, характер течения, средняя скорость кровотока)
Движущая сила кровотока- это разность кровяного давления между проксимальным и дистальным участками сосудистого русла. Давление крови создаётся давлением сердца и зависит от упруго-эластических свойств сосудов.
Различают линейную и объемную скорость кровотока. Линейная скорость кровотока (Vлин.) это расстояние, которое проходит частица крови в единицу времени. Она зависит от суммарной площади поперечного сечения всех сосудов, образующих участок сосудистого русла. Поэтому в кровеносной системе наиболее узким участком является аорта. Здесь наибольшая линейная скорость кровотока, составляющая 0,5-0,6 м/сек. В артериях среднего и мелкого калибра она снижается до 0,2-0,4 м/сек. Суммарный просвет капиллярного русла в 500-600 раз больше чем аорты. Поэтому скорость кровотока в капиллярах уменьшается до 0,5 мм/сек. Замедление тока крови в капиллярах имеет большое физиологическое значение, так как в них происходит транскапиллярный обмен. В крупных венах линейная скорость кровотока вновь возрастает до 0,1-0,2 м/сек. Линейная скорость кровотока в артериях измеряется ультразвуковым методом. Он основан на эффекте Доплера. На сосуд помещают датчик с источником и приемником ультразвука. В движущейся среде – крови частота ультразвуковых колебаний изменяется. Чем больше скорость течения крови по сосуду, тем ниже частота отраженных ультразвуковых волн. Скорость кровотока в капиллярах измеряется под микроскопом с делениями в окуляре, путем наблюдения за движением определенного эритроцита.
Объемная скорость кровотока (Vоб.) это количество крови, проходящей через поперечное сечение сосуда в единицу времени. Она зависит от разности давлений в начале и конце сосуда и сопротивления току крови:
7. Сфигмография. Клинический метод определения скорости пульсовой волны.
Сфигмография (греч. sphygmos пульс, пульсация + graphō писать, изображать) — метод исследования гемодинамики и диагностики некоторых форм патологии сердечнососудистой системы, основанный на графической регистрации пульсовых колебаний стенки кровеносного сосуда.
Техника регистрации достаточно проста: на место пульсации сосуда, например, лучевой артерии, накладывается датчик, в качестве которого используются пьезокристаллические, тензометрические или емкостные датчики, сигнал от которого идет на регистрирующее устройство (например, электрокардиограф). При сфигмографии непосредственно регистрируются колебания артериальной стенки, вызванные прохождением по сосуду пульсовой волны.
Сфигмограмма периферических артерий отличается от центральной сфигмограммы отсутствием выраженной инцизуры. На ней хорошо выражена основная волна (анакрота — катакрота) и вторичная волна — как отдельная волна.
8. Артериальное давление ( систолическое, диастолическое, пульсовое, среднее).Основные гемодинамические параметры, которые определяют уровень артериального давления.
Артериальное давление— это давление крови в крупных артериях человека. Различают два показателя артериального давления:
Систолическое давление — это уровень максимального давления крови на стенку артерий во время сокращения желудочков сердца (систолы). Этот показатель зависит от ударного объема сердца и эластичности аорты. У здорового человека уровень систолического давления может варьировать от 100 до 139 мм рт ст.
Диастолическое давление — это показатель кровяного давления в конце диастолы (период, когда сердце находится в расслабленном состоянии). Его уровень зависит от сопротивления периферических сосудов, уровня систолического давления и длительности периода диастолы. В норме его уровень составляет 60-90 мм рт. ст.
Пульсовое давление представляет собой разницу между систолическим и диастолическим артериальным давлением. У здорового человека этот показатель составляет 30-45 мм рт. ст.
Среднее артериальное давление – среднее давление в артерии в течение одного завершенного сердечного цикла.
САТ = диастолическое давление+ (систолическое давление- диастолическое давление)/3
Системное артериальное давление
Внутрисосудистое давление крови является одним из основных параметров, по которому судят о функционировании сердечнососудистой системы. Артериальное давление есть интегральная величина, составляющими и определяющими которой являются объемная скорость кровотока (Q) и сопротивление (R) сосудов. Поэтому системное артериальное давление (САД) является результирующей величиной сердечного выброса (СВ) и общего периферического сопротивления сосудов (ОПСС):
САД = СВ • ОПСС.
Общее периферическое сопротивление сосудов. Под этим термином понимают общее сопротивление всей сосудистой системы выбрасываемому сердцем потоку крови. Это соотношение описывается уравнением:
ОПСС = САД / СВ,
которое используется в физиологической и клинической практике для расчета величины этого параметра или его изменений. Как следует из этого уравнения, для расчета ОПСС необходимо определить величину системного артериального давления и сердечного выброса.
Уровень АД определяется 3 гемодинамическими показателями:
1. величиной сердечного выброса, который в свою очередь зависит от сократимости миокарда левого желудочка, ЧСС, МОК, и других факторов.
2. ОПСС, зависящий от тонуса сосудов мышечного типа(артериолы) , выраженности структурных изменений их сосудистой стенки, жесткости артерий эластического типа9 крупных и средних артерий, аорты), вязкости крови и других параметров
3. Объем циркулирующей крови
9. Методы измерения артериального давления.
Инвазивный (прямой) метод измерения АД применяется только в стационарных условиях при хирургических вмешательствах, когда введение в артерию пациента зонда с датчиком давления необходимо для непрерывного контроля уровня давления. Преимуществом этого метода является то, что давление измеряется постоянно, отображаясь в виде кривой давление/время. Однако пациенты с инвазивным мониторингом АД требуют наблюдения из-за опасности развития тяжелого кровотечения в случае отсоединения зонда, образования гематомы или тромбоза в месте пункции, присоединения инфекционных осложнений.
Пальпаторный метод предполагает постепенную компрессию или декомпрессию конечности в области артерии и пальпацию ее ниже места сдавливания. Систолическое АД определяется, при давлении в манжете, при котором появляется пульс, диастолическое — по моментам, когда наполнение пульса заметно снижается, либо возникает кажущееся ускорение пульса.
Аускультативный метод измерения АД был предложен в 1905 г. Н.С. Коротковым. Типичный прибор для определения давления по методу Короткова (сфигмоманометр или тонометр) состоит из пневмоманжеты, груши для нагнетания воздуха с регулируемым клапаном для стравливания и устройства, измеряющего давления в манжете. В качестве подобного устройства используются либо ртутные манометры, либо стрелочные манометры, либо электронные манометры. Выслушивание производится стетоскопом, либо мембранным фонендоскопом, с расположением чувствительной головки у нижнего края манжеты над плечевой артерией без значительного давления на кожу. САД определяют при декомпрессии манжеты в момент появления первой фазы тонов Короткова, а ДАД — по моменту их исчезновения.
Осциллометрическая методика.По этой методике снижение давления в окклюзионной манжете осуществляется ступенчато и на каждой ступени анализируется амплитуда микропульсаций давления в манжете, возникающая при передаче на нее пульсации артерий. Наиболее резкое увеличение амплитуды пульсации соответствует систолическому АД, максимальные пульсации — среднему давлению, а резкое ослабление пульсаций — диастолическому.
10. Биомеханика вдоха и выдоха. Растяжимость легких. Сопротивление дыханию. Работа дыхания.
Растяжимость легких ( легочной ткани ). В нормальных физиологических условиях глубина вдоха может быть ограничена только физическими свойствами легочной ткани и грудной клетки. Сопротивление раздуванию легких, которое возникает при поступлении в них воздуха, обусловлено растяжимостью их соединительной ткани и сопротивлением дыхательных путей потоку воздуха. Мерой эластических свойств легочной ткани является растяжимость легких, которая характеризует степень увеличения объема легких в зависимости от степени уменьшения внутриплеврального давления: С = dV/dР, где С — растяжимость (англ. — compliance), dV — изменение легочного объема (мл), а dР — изменение внутриплеврального давления (см водн. ст.). Растяжимость характеризует количественно степень изменения объема легких у человека в зависимости от степени изменения при вдохе внутриплеврального давления. Грудная клетка также обладает эластическими свойствами, поэтому растяжимость тканей легких и тканей грудной клетки обусловливает эластические свойства всего аппарата внешнего дыхания человека.
Вязкое сопротивление дыхательных путей нередко называется легочным резистансом (resistance, R). Этот показатель рас¬считывают по формуле: R=ΔР/V
Сопротивление легких включает в себя сопротивление ткани легких и дыхательных путей. В свою очередь сопротивление дыха¬тельных путей подразделяют на сопротивление верхних (полость рта, носовые ходы, глотка), нижних (трахея, главные бронхи) и мелких (меньше 2 мм в диаметре) дыхательных путей. При этом сопротивление дыхательных путей обратно пропорционально диа¬метру их просвета. Следовательно, мелкие дыхательные пути со¬здают наибольшее сопротивление потоку воздуха в легких. Кроме того, на этот показатель влияют вязкость и плотность газа.
Работа дыхания (W) — показатель, с помощью которого оценивают работу дыхательных мышц. Поскольку во время вдоха и выдоха затрачивается энергия мышц по преодолению упругих и вязких сопротивлений, то работу дыхания можно рассчитать как произведение давления в легких на их объем (W=P*V).
11. Показатели дыхательной системы (легочные объемы и емкости, показатели вентиляции легких). Спирометрия и спирография.
жизненная ёмкость лёгких — объём воздуха, который выходит из лёгких при максимально глубоком выдохе после максимально глубокого вдоха
резервный объём — это тот объём воздуха, который можно вдохнуть при максимальном вдохе после обычного вдоха
резервный объём выдоха — это тот объём воздуха, который можно выдохнуть при максимальном выдохе после обычного выдоха
емкость вдоха — фактическая сумма дыхательного объёма и резервного объёма вдоха (ЕВ = ДО + РОвд)
общая емкость легких — объём воздуха, находящийся в лёгких после максимально глубокого вдоха. Общая емкость легких=жизненный объем легких+остаточный воздух (объём воздуха, который остается в лёгких после максимального выдоха)
Спирометрия — наиболее важный способ оценки лёгочной функции. При проведении спирометрии пациент вдыхает и выдыхает с максимальной силой. Измеряются объемная скорость воздушного потока и изменения объема дыхательной системы. Наиболее клинически значимые сведения дает анализ экспираторного маневра (выдоха).

Размер: 24,86 Kb
Скачали: 927
Дата: 11-04-2016, 08:12
http://meduniver.com/Medical/Physiology/591.html
http://zetlex.net/fizikamatem/408-itogovaya-2.html




